子宮頸部異形成とは
 子宮頸部の上皮に異形成が認められる段階です。
子宮頸部の上皮に異形成が認められる段階です。
正常ではない細胞が発生・増殖するため、「子宮頸がんの前がん状態」とも呼べます。近年の日本では、20~30代の患者数が一気に増えているので、早めに検査を受けることが重要です。
HPV(ヒトパピローマウイルス)による持続感染によって発症するのではないかと考えられています。
HPVは200種類以上もあるウイルスです。
危険なタイプの中でも、異形成が生じるHPVはたったの数%程度です。
また全ての異形成が、がんへ移行するとは限りません。
軽度のものでしたら自然と治ります。
しかし、少しずつ異形成の度合いが悪くなっていく可能性もあります。
子宮頸部異形成などの悪性化によって起こる子宮頸がんは、初期段階のうちですと、不正性器出血やおりものの増加といった症状が一部現れる程度です。
治療法は内服での治療法は確立されておらず、手術になります。
薬などの治療方法は現在ないため、定期的な検査が必要となります。
性的感染によるHPVの感染の後に、通常5-10年以内に前がん病変が生じます。
子宮頸部異形成の分類(CINの分類)
HPVの感染によって細胞異型を起こした細胞の多さに応じて、以下のように分類されます。
子宮頸部上皮内腫瘍(cervical intraepithelial neoplasia : CIN)は、異形成の度合いに応じて
- 軽度異形成(CIN1)
- 中等度異形成(CIN2)
- 高度異形成・上皮内がん(CIN3)
と分けられます。
HPVが子宮頸部の上皮の基底細胞に感染します。感染した基底細胞では、細胞分裂時にウイルスゲノムが複製されます。その際に、分裂した細胞にHPVのゲノムが分配されます。
感染した細胞が表皮への分化を始めると、分化の終盤でウイルスの増殖が起こります。
子宮頸部の扁平上皮と円柱上皮が接する境界の移行帯はSCJと呼ばれています。
SCJでの細胞増殖は速く、HPVの感染が移行帯で起こると、HPV増殖時に異形細胞を含むCIN1が生じます。
HPVが持続的に感染することで異形細胞が上皮層の基底膜から1/3以上に達するとCIN2となります。
さらに、病変全体が上皮層の2/3以上を占めるようになるとCIN3となり、悪性形質を獲得して基底膜から真皮へ浸潤すると、浸潤がんに進行します。
子宮頸部軽度異形成(CIN1)
CIN1の60%は、1~2年の間で自然と消えていきます。
ただし、CIN1の12~16%はCIN3へ進行します。
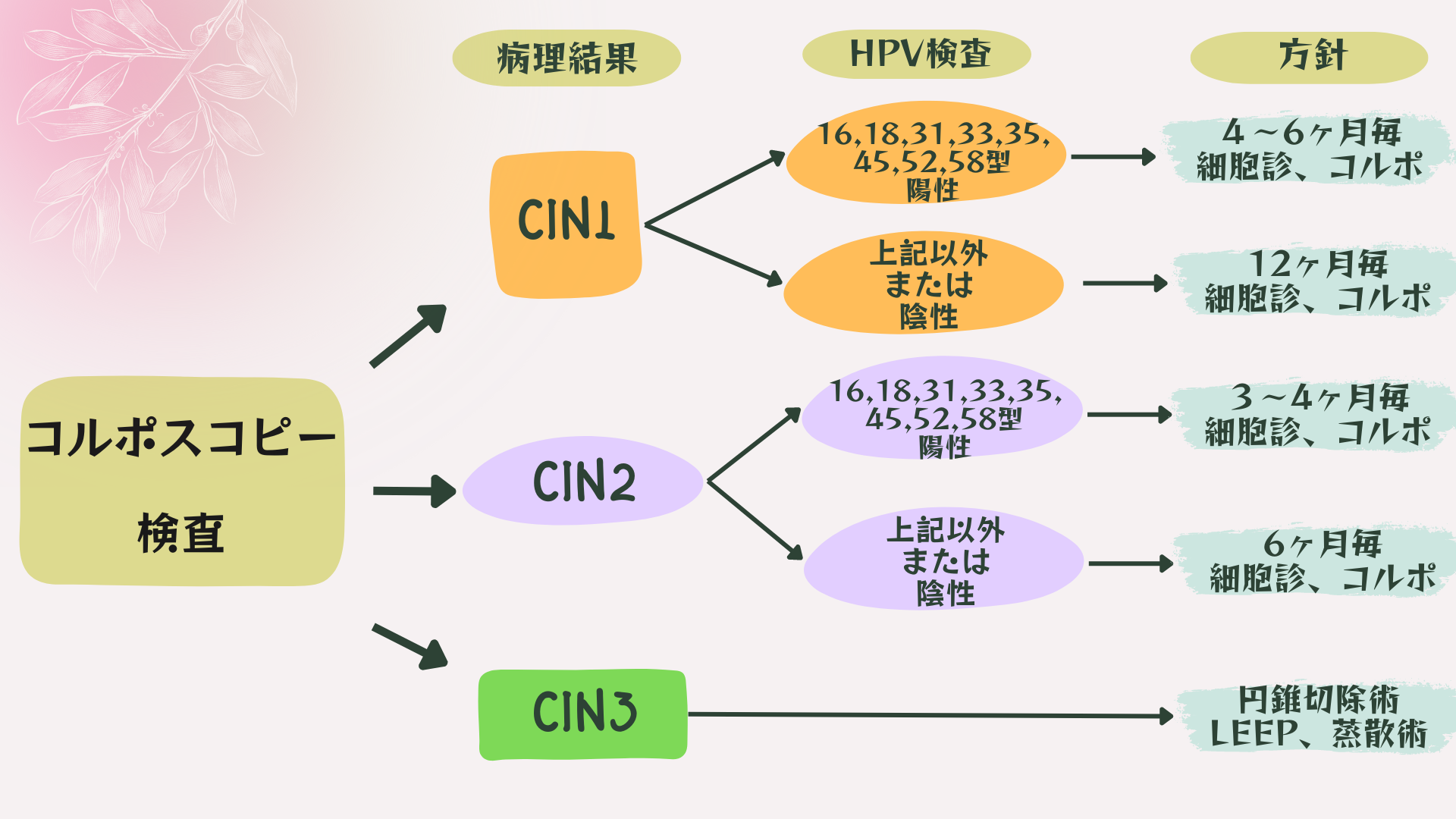
方針
CIN1は半年毎に細胞診とコルポスコピー検査で経過観察が必要となってきます。
ハイリスクHPV検査を行った場合、HPV16型、18型、31型、33型、35型、45型、52型、58型が陽性であれば4ヶ月~6ヶ月毎に細胞診、コルポスコピー検査による経過観察をしていきます。
陰性の場合には1年毎に細胞診で経過をみていきます。
子宮頸部中等度異形成(CIN2)
CIN2の40%は、1~2年の間で自然と消えていきます。
ただし20%の確率でCIN3へ進行します。
方針
CIN2は3~4ヶ月毎に細胞診とコルポスコピー検査を併用して経過観察をしていきます。
ハイリスクHPV検査を行った場合、HPV16型、18型、31型、33型、35型、45型、52型、58型が陽性であれば細胞診とコルポスコピー検査による経過観察を継続します。
これらのハイリスクHPVに感染していると自然消失の可能性が低く、CIN3へ進展しやすいことが知られています。
妊娠女性の場合を除いて、レーザー蒸散術・円錐切除術も適応となります。
これらのハイリスクHPVに感染していなければ、半年毎の細胞診による経過観察となります。
子宮頸部高度異形成+上皮内がん(CIN3)
CIN3の20%は、1~2年の間で自然と消えていきます。ただし30%の確率で子宮頸がんへ進行します。
方針
原則的に手術をお勧めします。
子宮頸部円錐切除術を選択するケースが多いですが、病変が子宮頸管の深くに及んでいない場合にはLEEPも選択できますし、病変が子宮頸管に及んでいない場合にはレーザー蒸散術も選択することができます。
慶應大学の栗原教授らの報告(1972年)によりますと、CIN3と診断が下された32例を1年以上追跡調査した結果、16%が消え、53%が持続、そして残り31%が、上皮内がん以上の病変へ進展したと報告されています。
CIN3から浸潤がんへ進展する確率は、各研究データによって変わりますが、「CIN3=絶対に浸潤がんへ進展するもの」とは断言できません。
しかし、浸潤がんになった場合は、広汎子宮全摘術と骨盤リンパ節郭清を行うのが一般的とされています。
大きな治療が必要になる浸潤がんへ至る前に、早期発見と治療に努めていきましょう。
子宮頸部異形成の検査
 まずは、コルポスコープ(拡大鏡)を用いた組織診(生検)を行います。
まずは、コルポスコープ(拡大鏡)を用いた組織診(生検)を行います。
腟の中に腟鏡を入れて、薬液(酢酸)で観察しやすい状態にしてから、コルポスコープを使って子宮頸部を観察していきます。
異形成があると疑われる部位は、色調が通常と比べて変化します。この部分から数mmの組織を採取します。
採取した組織は病理検査(顕微鏡を使った検査)に提出します。
2週間で結果が出るので、そのタイミングで確定診断をお知らせします。
検査にかかる時間は5分程度です。
コルポスコピー検査は全ての産婦人科で行っているわけではなく、当日に検査を行うことができない医院様もありますので、事前に問い合わせることをお勧めします。
当院では予約当日にコルポスコピー検査を行っております。
子宮頸部異形成の手術
 軽度・中等度の異形成でしたら、すぐに手術などを行いません。
軽度・中等度の異形成でしたら、すぐに手術などを行いません。
自然と消える可能性もあるため、いったん様子を見ていきます。
そのため多くの医療機関では、軽度・中等度の異形成に対しては、数ヶ月に一度の検査で様子を伺っています。
また高度異形成・上皮内がんなどの場合は、子宮頸部を円錐状に切除する「子宮頸部円錐切除術」を選択します。
軽度・中等度の異形成でしたら、自然と消失するまで、もしくは円錐切除術が必要になる状態まで進行するまで、検査をこまめに受けなくてはなりません。
こまめに受診が必要になると、患者様への負担が大きくなるため、この理由により当院は、【レーザー蒸散術】に対応できるようにしています。
子宮頸部異形成はHPVワクチンで予防することができます。
ヒトパピローマウイルス(HPV)感染を確実に予防するためには、HPVワクチンの接種しかありません。
予防接種の種類
サーバリックス
16型・18型の感染を予防する2価ワクチン
ガーダシル
16型・18型・6型・11型の感染を予防する4価ワクチン
シルガード9
16型・18型・6型・11型・31型・33型・45型・52型・58型の感染を予防する9価ワクチン
2013年4月から、小学校6年生から高校1年の女子を対象に定期接種化されています。
15歳未満では2回、15歳以上では3回のワクチン摂取を行います。
その他の予防法としてはコンドームの正しい使用など安全な性行動の実践が大切です。
また、定期的に子宮頸がん検診を受けることで、がんになる過程の異常(異形成)やごく早期のがんを発見できます。
HPVワクチン接種と子宮頸がん検診の両方を組み合わせて、子宮頸がんの予防に努めましょう。